特徴
最善の治療、患者さまに一人ひとりに適した治療を心がけています。 広島インターから近いところに位置しており、広島市内だけでなく、東広島や県北、県外からも患者さまを受け入れます。
ご挨拶
心臓血管外科 / 主任部長
山根 吉貴(やまね よしたか)

2024年11月の新病院移転に伴い、心臓血管外科部門を新たに立ち上げ、主任部長として就任いたしました。私は広島県内の医療機関で経験を積み、2020年には大動脈手術件数で国内トップクラスの川崎幸病院にて複雑心臓手術や大動脈手術の技術を習得しました。さらに、2023年には、低侵襲心臓手術(MICS)で国内トップの実績を持つ順天堂大学順天堂医院でMICSの技術を学びました。
広島ハートセンターでは、これまで培った技術を地元広島の皆さまに還元し、緊急手術にも迅速に対応できる体制を整えています。当院のフットワークの軽さを活かし、365日24時間体制で患者さまを受け入れています。
「心臓手術なら広島ハートセンター」と言っていただけるよう、全力で努めてまいります。今後ともよろしくお願いいたします。
医療チームのご紹介
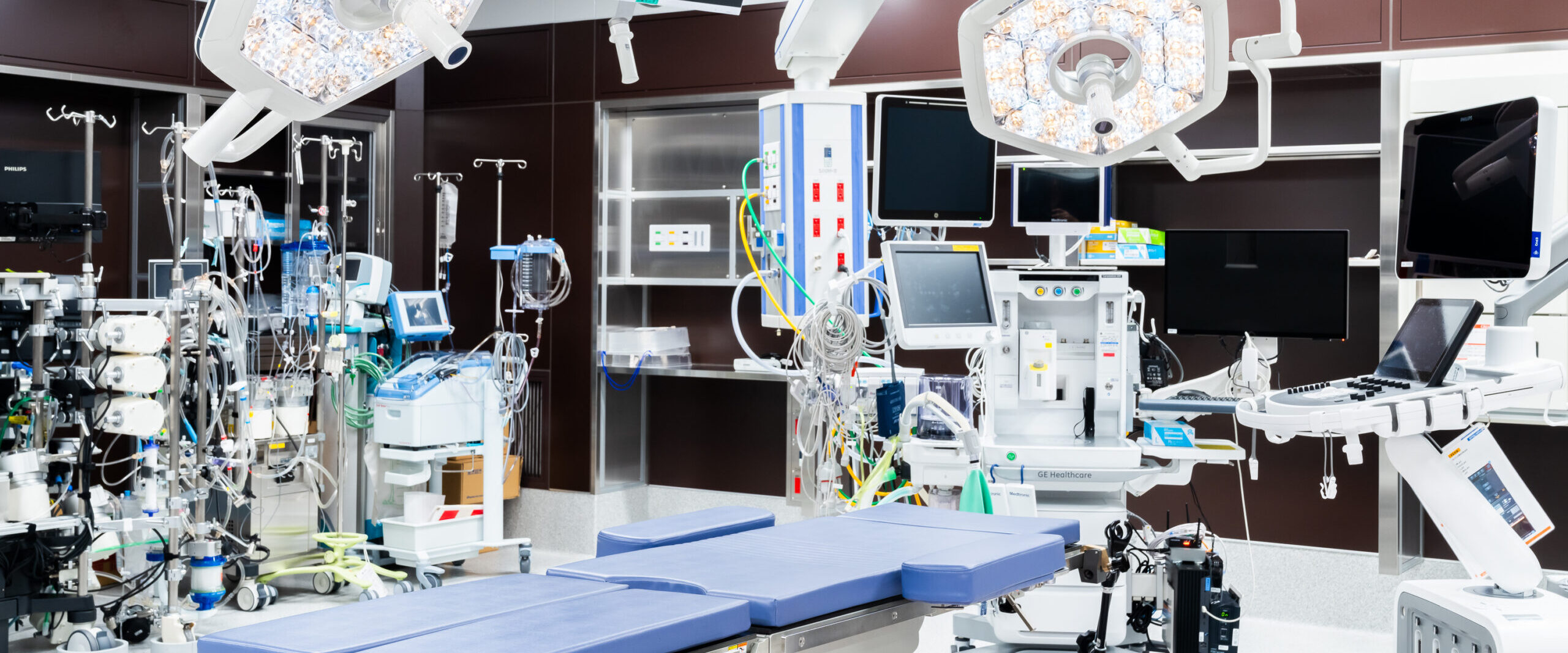
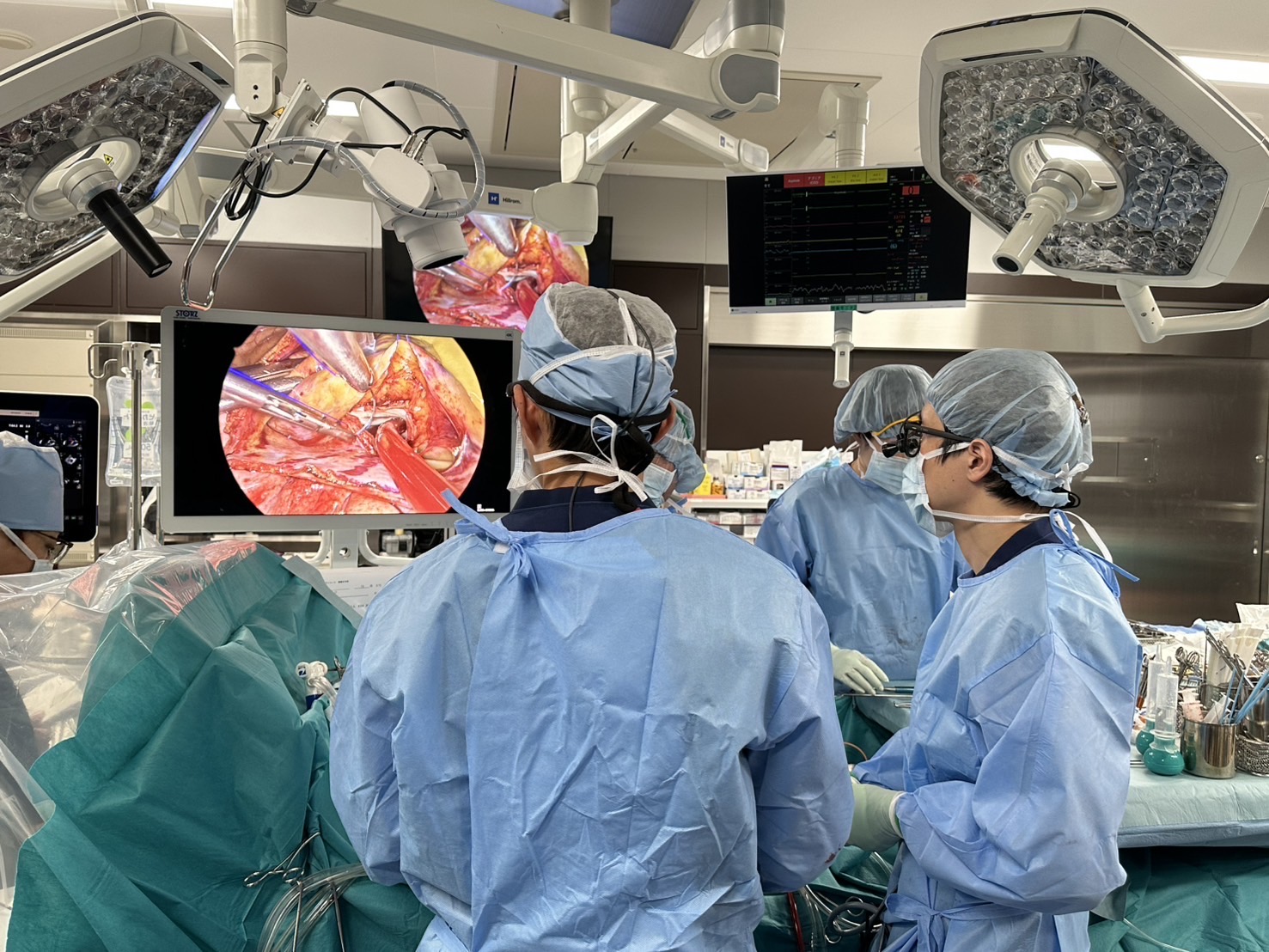
手術室
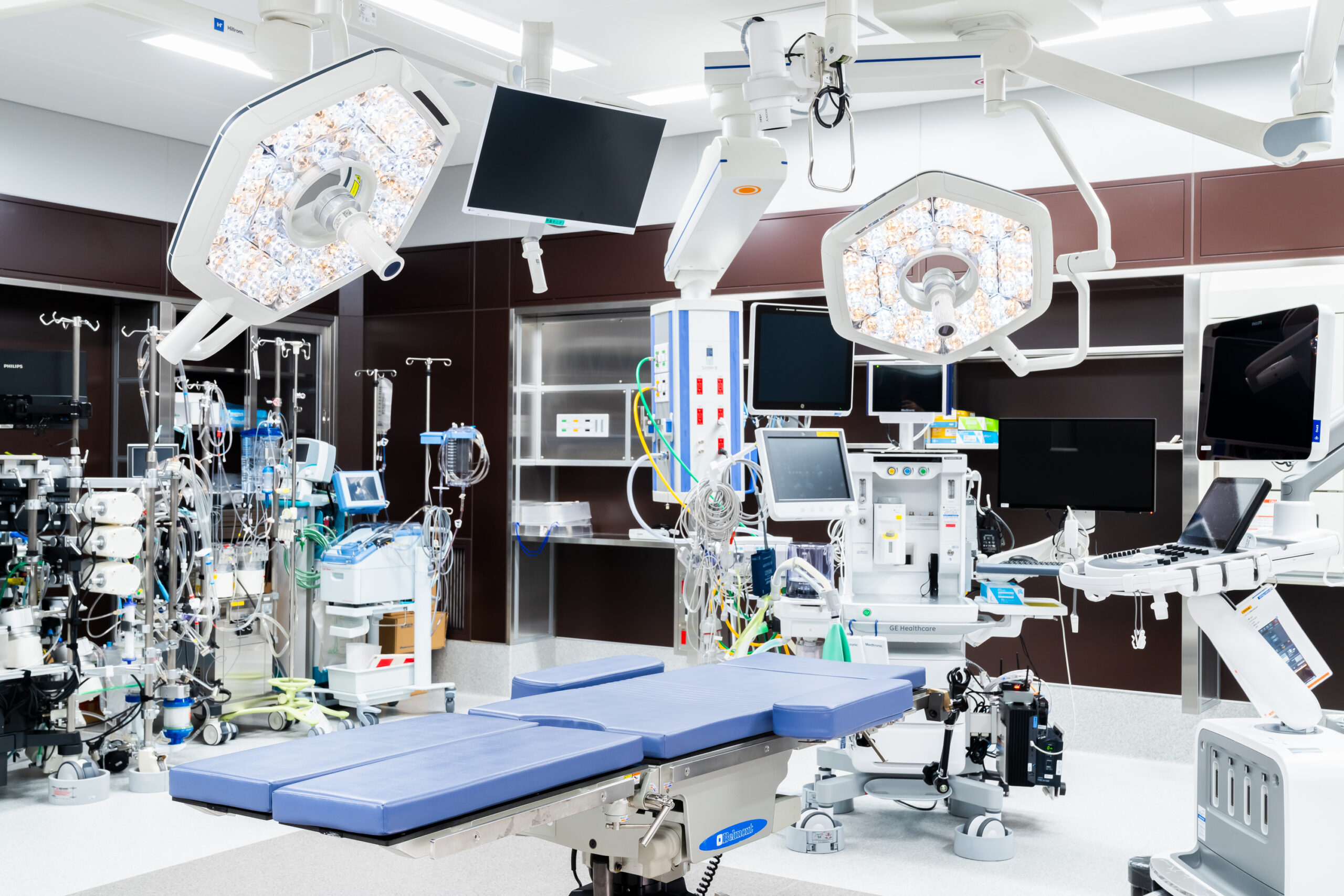
手術室は最新の設備(麻酔器、人工心肺装置など)を整えました。広さも大きく設計しており、スタッフが働きやすい環境となっています。低侵襲手術を行うため、4Kカメラを備えております。
治療の対象となる疾患・手技
紹介動画一覧
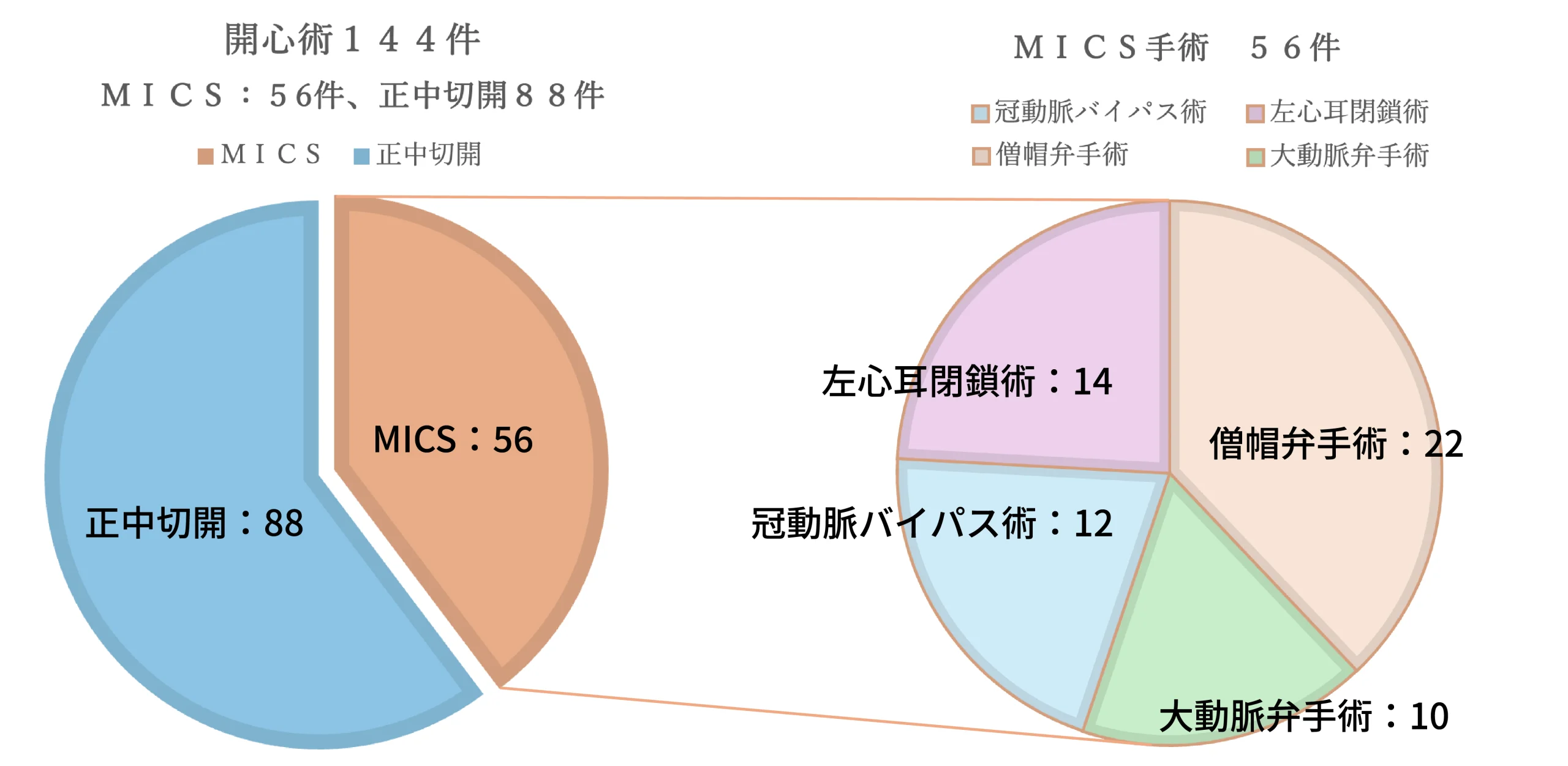
手術実績
| (単位:症例) | |||
|---|---|---|---|
| 年間症例実績 | 2024年 | 2025年 | |
| 心臓胸部大血管 (144件) |
弁膜症 | 5 | 45 |
| 胸部大血管 | 7 | 55 | |
| TEVAR:胸部ステントグラフト内挿術 | 0 | 10 | |
| 冠動脈疾患 | 6 | 28 | |
| 左心耳閉鎖術 | 1 | 12 | |
| その他 | 3 | 4 | |
| 末梢血管・下肢静脈瘤 | 腹部大動脈人工血管置換術 | 3 | 16 |
| EVAR:腹部ステントグラフト内挿術 | 0 | 11 | |
| 動脈疾患 | 0 | 22 | |
| 静脈疾患 | 4 | 40 | |
| その他 | 1 | 12 | |
| その他の手術 | 0 | 9 | |
| 年間症例実績の内訳(一部抜粋) | 2024年 | 2025年 | |
|---|---|---|---|
| 緊 急 | 緊急手術 | 10 | 53 |
| MICS | 僧帽弁手術 | 2 | 22 |
| 大動脈弁手術 | 0 | 10 | |
| 冠動脈バイパス術 | 0 | 12 | |
| 左心耳閉鎖術 | 1 | 12 |
低侵襲心臓手術(MICS:ミックス)
当院では、胸骨を温存する低侵襲心臓手術(MICS)を心臓弁膜症、不整脈、虚血性心疾患に対して行っています。
当院の心臓外科医の山根は、順天堂大学順天堂医院で約200例のMICS手術に携わりました。2024年10月からは当院で心臓外科を立ち上げ、僧帽弁整形術・置換術、大動脈弁置換術から、救急搬送される緊急な心疾患まで幅広い症例に対応し、2025年12月までにMICS手術の実績は56件となっております。私たちは、それぞれの患者さまに合った治療を提供するため、MICS手術により身体への負担を軽減し、より良い治療を目指しています。
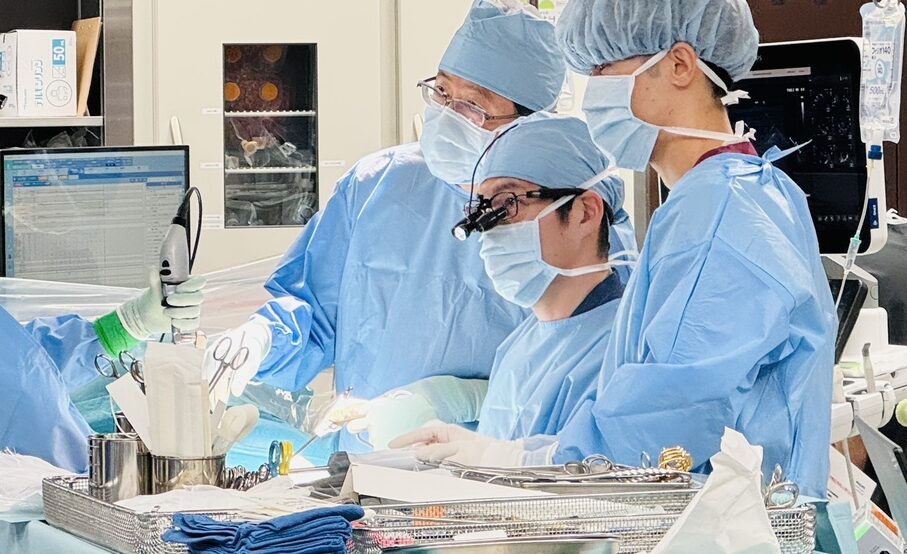
完全内視鏡下MICSについて
僧帽弁形成術、三尖弁形成術、心房中隔欠損閉鎖術、心房細動手術は完全内視鏡下手術が可能です。創部は3-4cmと小さく、手術道具で創部や肋骨を無理やり広げないので、内視鏡補助下で行うMICSよりも術後の痛みも少ないです。当院で採用している4K内視鏡を使用し、心臓の細部まで確認しながら手術を行うことができます。
大動脈弁手術や冠動脈バイパス手術については創部を5〜6cm程度切開して行う、内視鏡補助でのMICSを行います。術前の検査などで、MICSが不適と判断した場合は、正中切開での手術を行うこともあります。
ミックスのメリット・デメリット
| メリット | デメリット |
|---|---|
| ・除コツを切らないため、感染のリスクが低い ・社会復帰が早い(術後運動制限が必要ない) ・胸に大きな傷が残らない ・術式(特に僧帽弁・三尖弁)によっては、正中手術よりも 視野が良く、精度が高い点もある |
・足の付け根を切開して、人工心肺の間を挿入する 必要があります。 ・トラブルの対応が正中切開と比較して困難 |
MICSの対象となる疾患
| 完全内視鏡(3-4cm) | 内視鏡補助(6-10cm) |
|---|---|
| ・僧帽弁疾患(弁形成術・弁置換術) ・三尖弁疾患 ・心房細動(メイズ手術、左心耳切除・閉鎖) ・心臓腫瘍 ・心房中隔欠損症 ・心房内血栓症 |
・大動脈弁疾患(弁置換術) ・虚血性心疾患 |
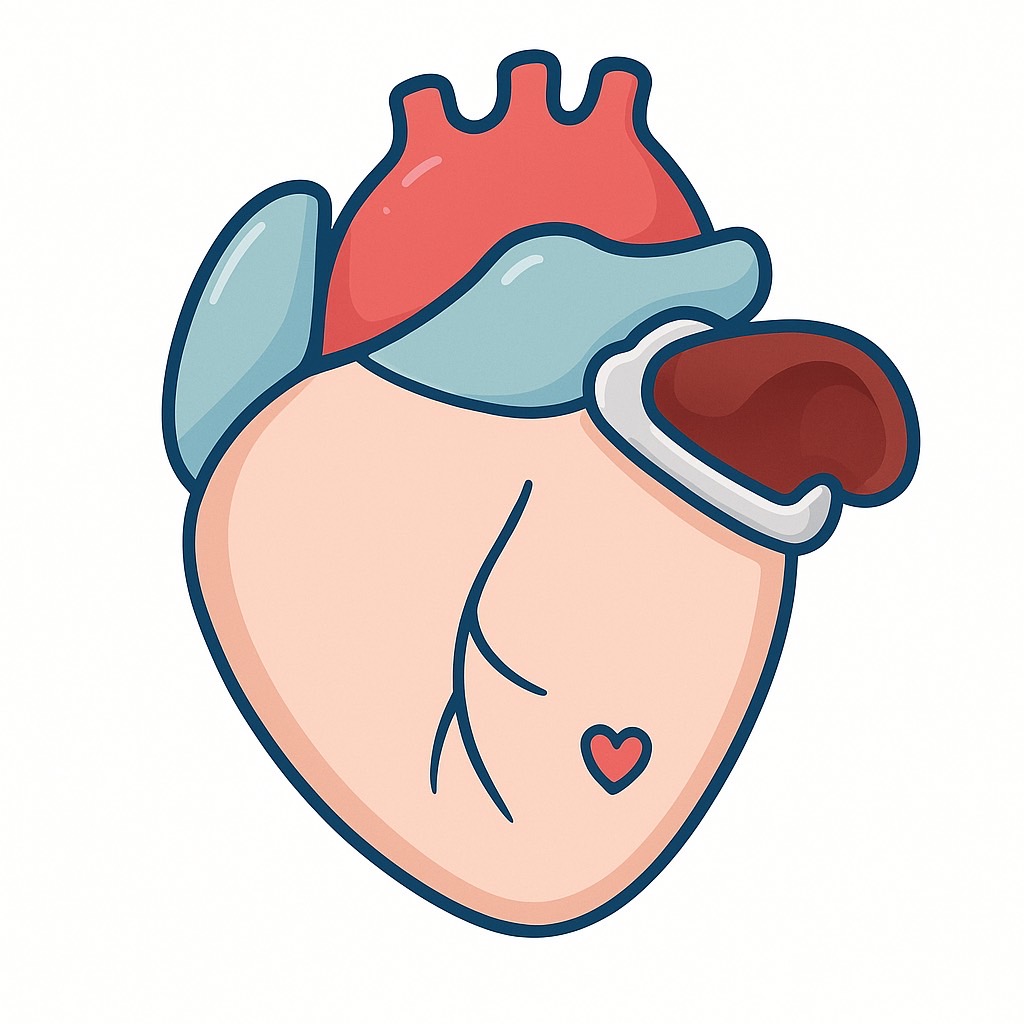
心臓弁膜症
当院では、大動脈弁狭窄症や閉鎖不全症、僧帽弁狭窄症、三尖弁閉鎖不全症などの心臓弁膜症に対して、弁置換術や弁形成術を行っています。弁膜症の治療には、MICS(低侵襲心臓手術)も適応しています。
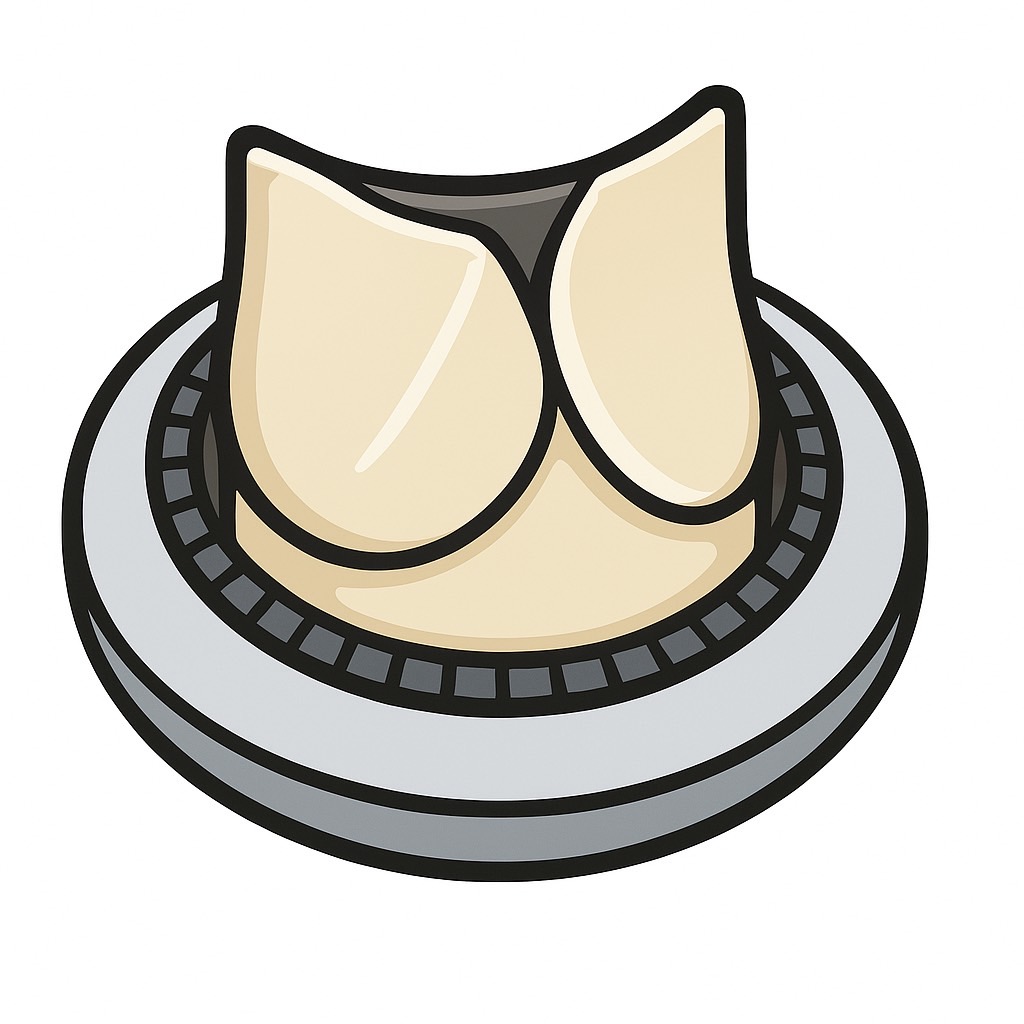
病変である弁尖を切除して、新たな人工弁に取り替える手術です。人工弁は機会弁と生体弁の2種類があります
 |
 |
|
| 素材 | おもにカーボン | ウシやブタの組織 |
| 血栓 | できやすい | できにくい |
| 抗凝固薬 | ワーファリンを生涯飲み続ける | ワーファリンを3ヶ月間飲む |
| 再手術 | 人工弁の血栓や感染 | 人工弁の劣化・感染 |
| 症例のTAVI | できない | 可能 |
僧帽弁の弁尖を残し、人工弁輪(リング)や人工腱索などを使用することで、僧帽弁の弁尖がきちんと接合し、逆流をなくす治療です。弁形成術の方法については以下の通りです。手術前の検査(エコーやCTなど)で術前プランを決定します。手術前検査でMICSもしくは形成術が適さないと判断する場合もあります。
弁形成術の方法

弁の形の悪い部分を切り取って整える

弁輪が拡大しており、リングにより元の大きさに戻す

人工腱索により弁尖が逸脱する事を防ぐ
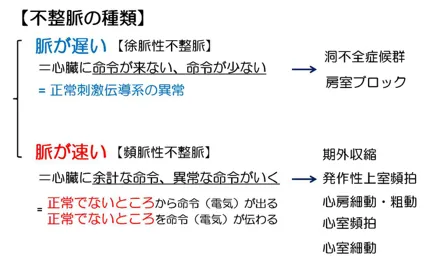
心房細動(脳梗塞予防手術)
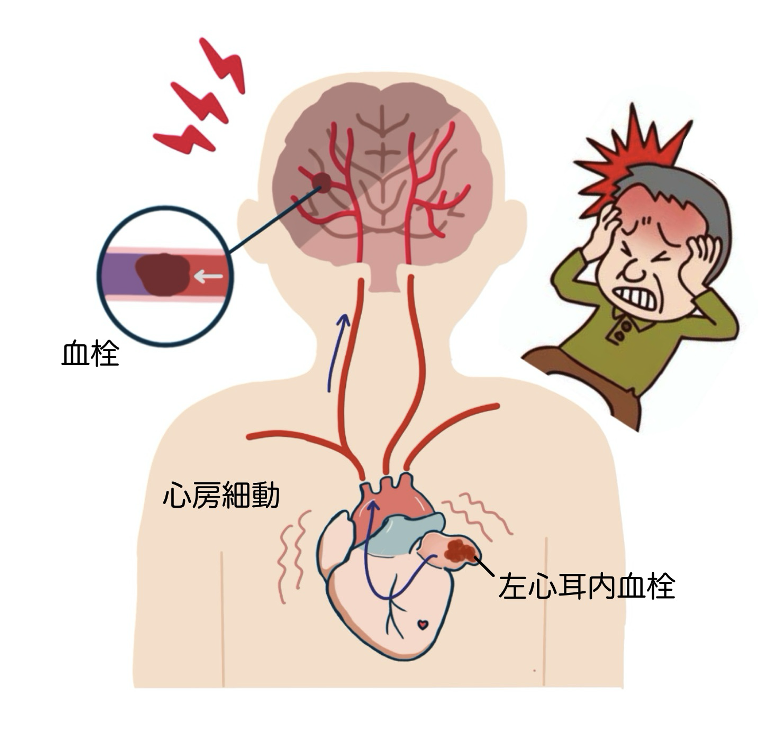
心房細動と脳梗塞
脳梗塞を発症する方の5人に1人は、心房細動という不整脈が原因とされています。
日本には100万人以上の心房細動の患者さんがいるといわれており、年間2~5%の方が脳梗塞を発症しています。
心房細動になると、心臓の中の血液の流れがよどみやすくなり、血栓(血の塊)ができやすくなります。
この血栓が血流に乗って脳の血管をふさいでしまうと、大きな脳梗塞を引き起こし、手足の麻痺や言葉が出にくくなるといった症状が現れることがあります。
心房細動の方は、脳梗塞を防ぐために血液をサラサラにする薬(抗凝固薬)を一生飲み続ける必要があるとされてきました。
しかし、この薬にはいくつかの課題があります。
・薬を飲んでいても脳梗塞を起こすことがある(年間3%の発症)
・副作用として出血(脳出血や消化管出血など)が起こることがある
・カテーテル治療を受けても、薬を完全にやめるのは難しいことが多い
こうした問題を解決する方法として、内視鏡を用いた脳梗塞予防手術(ウルフ・オオツカ法)が注目されています。
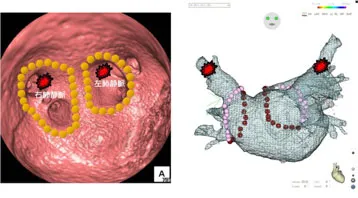
心臓内の血栓の99%は「左心耳(さしんじ)」という部位にできることが知られています。
この左心耳を内視鏡で根本から閉鎖または切除することで、脳梗塞のリスクを大幅に低減できます。
この手術は2022年4月から保険適用となり、受けられる患者さんが増えています。
・脳梗塞を予防できる(年間1%以下)
・抗凝固薬を中止することができる
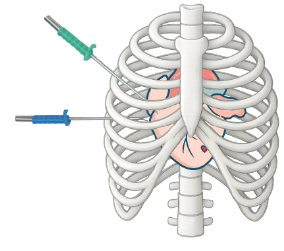
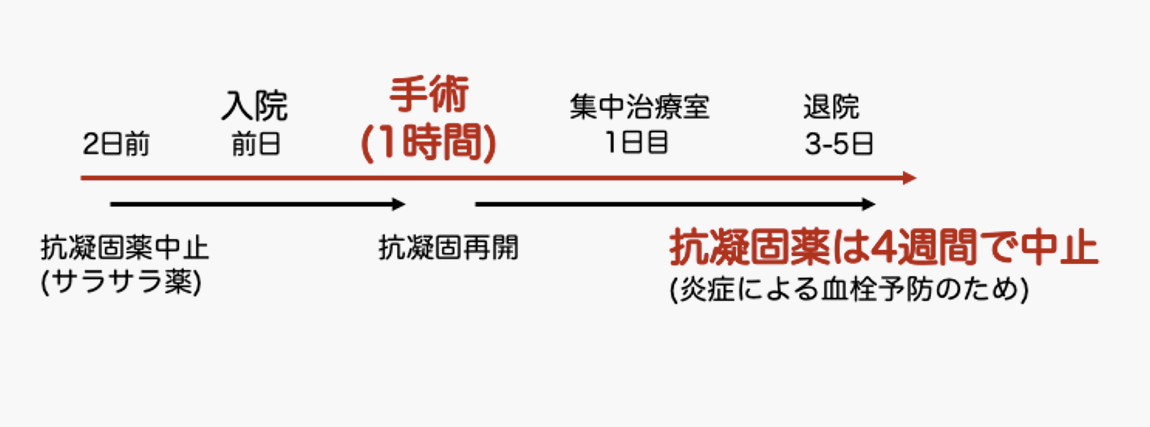
・全身麻酔で行い、胸に1~2cmの穴を4か所開ける
・完全内視鏡下で手術を実施
・手術時間は約1時間、入院期間はおよそ5日
・体への負担が少なく、傷跡が目立ちにくい
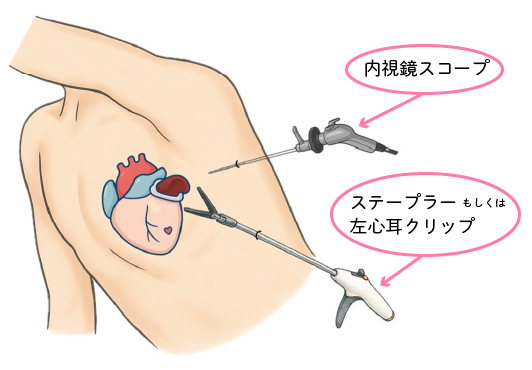
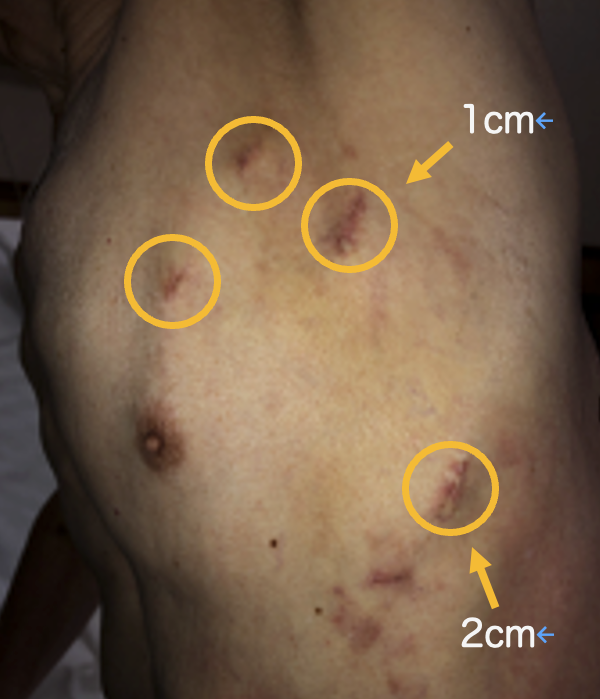
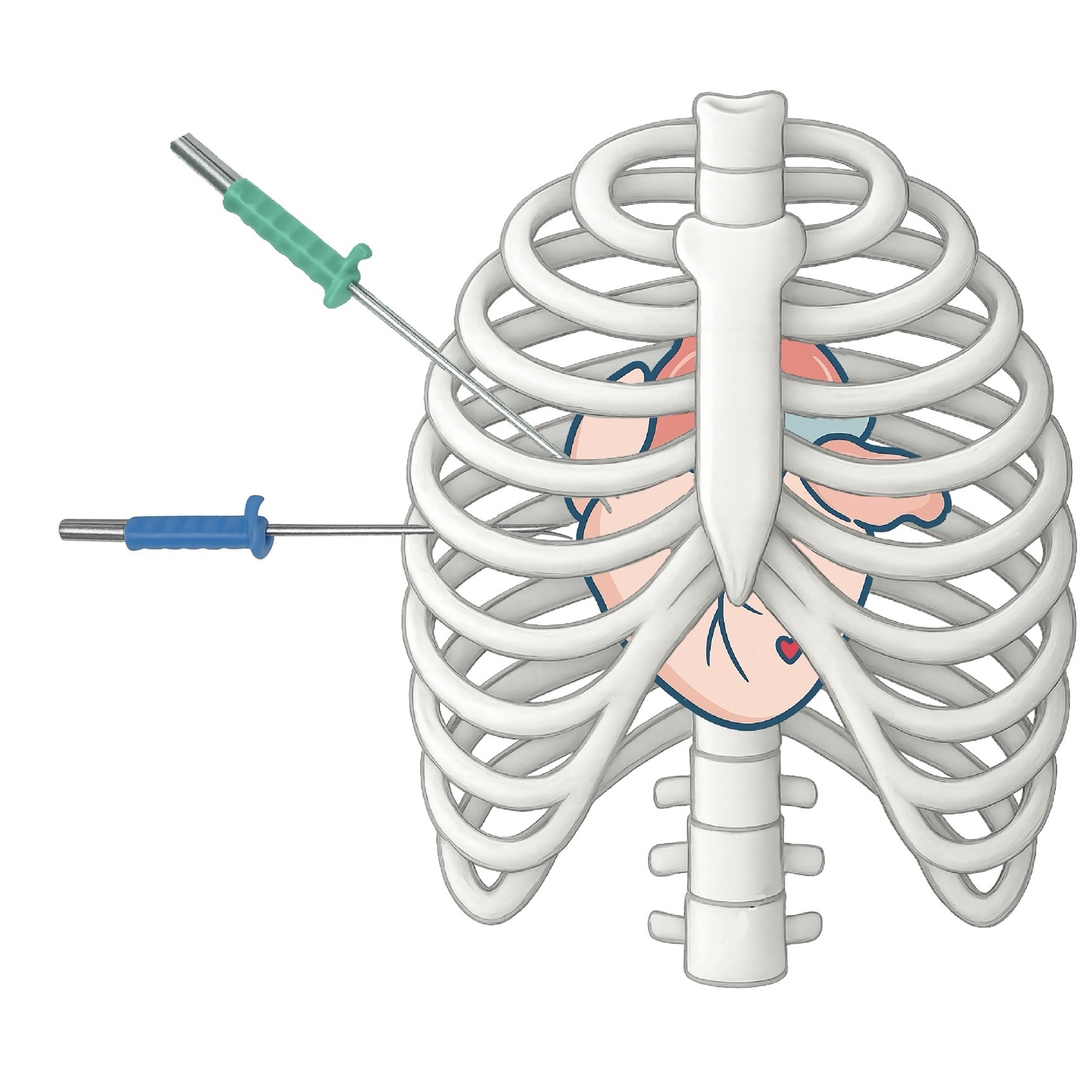
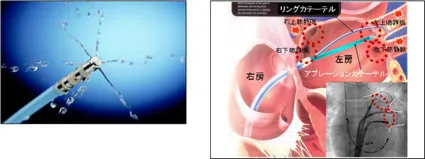
A:心房細動があると、特に左心耳内の血流が滞ってしまい、血栓ができやすくなります。そこから血栓が飛ぶことで脳梗塞などの全身塞栓症を起こす可能性があります。左心耳を閉鎖することで、脳梗塞の原因そのものを作らせないことが、この治療の目的です。
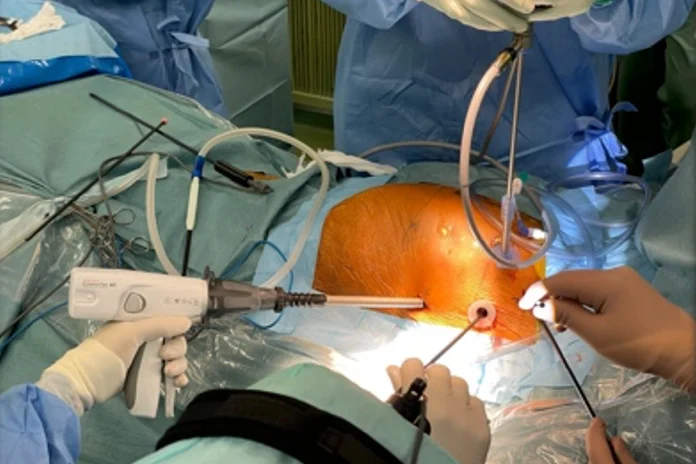
A:左胸に小さな穴を4か所あけ、カメラ(胸腔鏡)を使って行う手術です。心臓の外側から、左心耳を専用のクリップでしっかりと挟み込み、完全に閉鎖します。
・胸の骨(胸骨)は切りません。
・心臓を止めずに行います。
・心臓の中に異物は残りません。
身体への負担が少ない、低侵襲な手術です。
A:カテーテル治療は心臓の内側から器具を留置しますが、胸腔鏡下手術は心臓の外側から左心耳を閉じる治療です。心臓の中に異物を残さず、左心耳を根元から確実に閉鎖でき、抗凝固薬を中止できる可能性が高い点が特徴です。
| 胸腔鏡下左心耳閉鎖術 | カテーテルによる左心耳閉鎖術 | |
|---|---|---|
| 治療のアプローチ | 心臓の外側から | 心臓の内側から閉じる |
| 心臓中の異物 | 残りません | 閉鎖デバイスが心臓内に残ります |
| 左心耳の閉鎖方法 | 専用クリップで根元から確実に閉鎖 | 左心耳の中にデバイスを留置 |
| 適応 | 解剖に左右されにくい | 左心耳の形によって制限あり |
|
抗血栓薬 (血液をサラサラにする薬) |
中止できる可能性が高い | 術後もしばらく継続が必要 |
| 胸の傷 | 左胸に小さな傷が4か所 | 胸に傷はありません |
A:多くの方で、手術後に抗凝固薬の中止が可能になります。ただし、他の病気がある場合は継続が必要なことがあります。担当医に相談ください。
A:手術時間はおおよそ1時間程度です。入院期間は5~7日程度が目安となります。
A:胸腔鏡下手術は身体への負担が少ないため、ご高齢の方にも選択されることの多い手術です。自立して生活できている方であれば受けることが可能です。
A:心房細動があり脳梗塞予防が必要な方、出血などで抗凝固薬の継続が難しい方に適しています。
A:治療に関する不安や疑問があれば、お気軽にご相談ください。
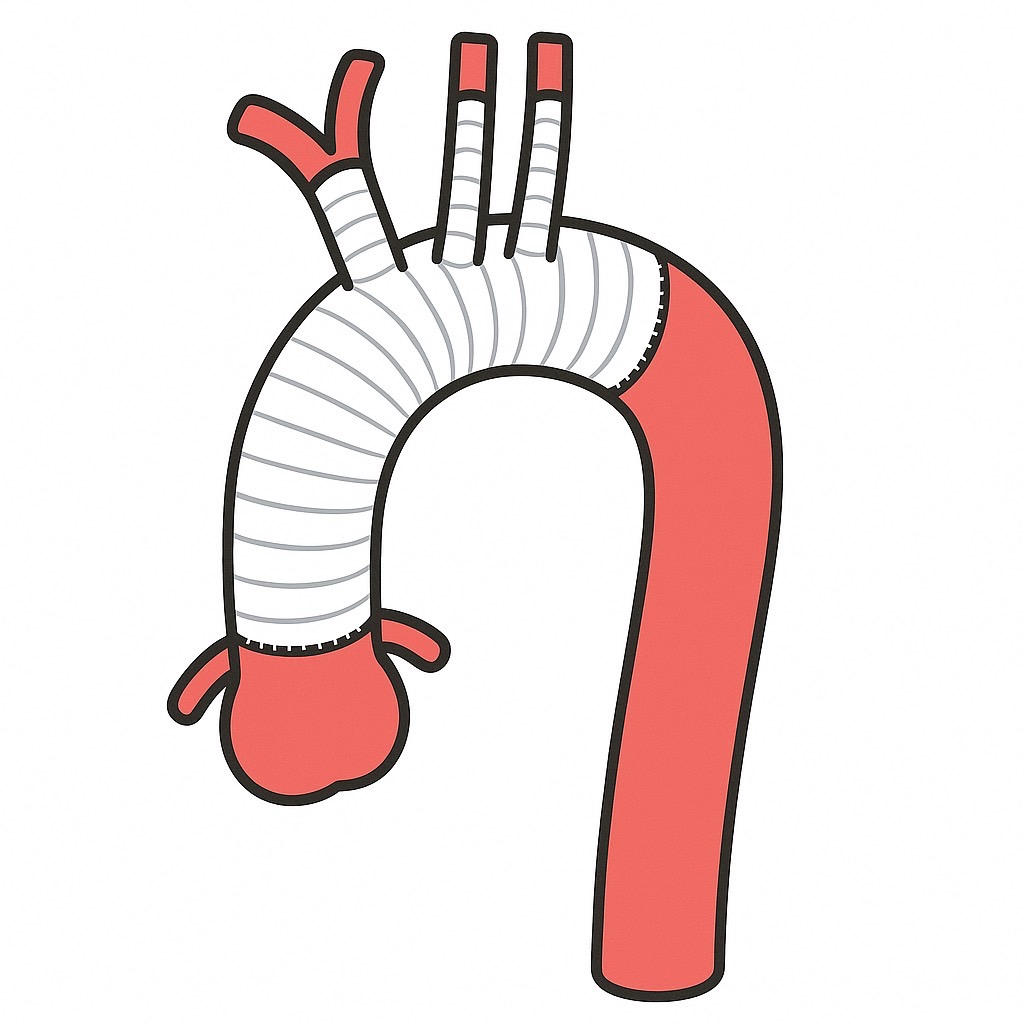
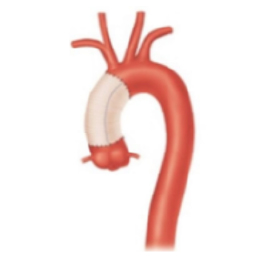
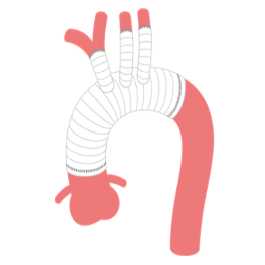
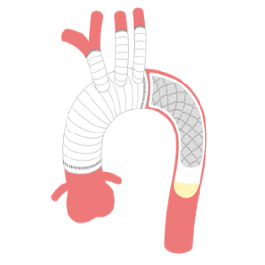
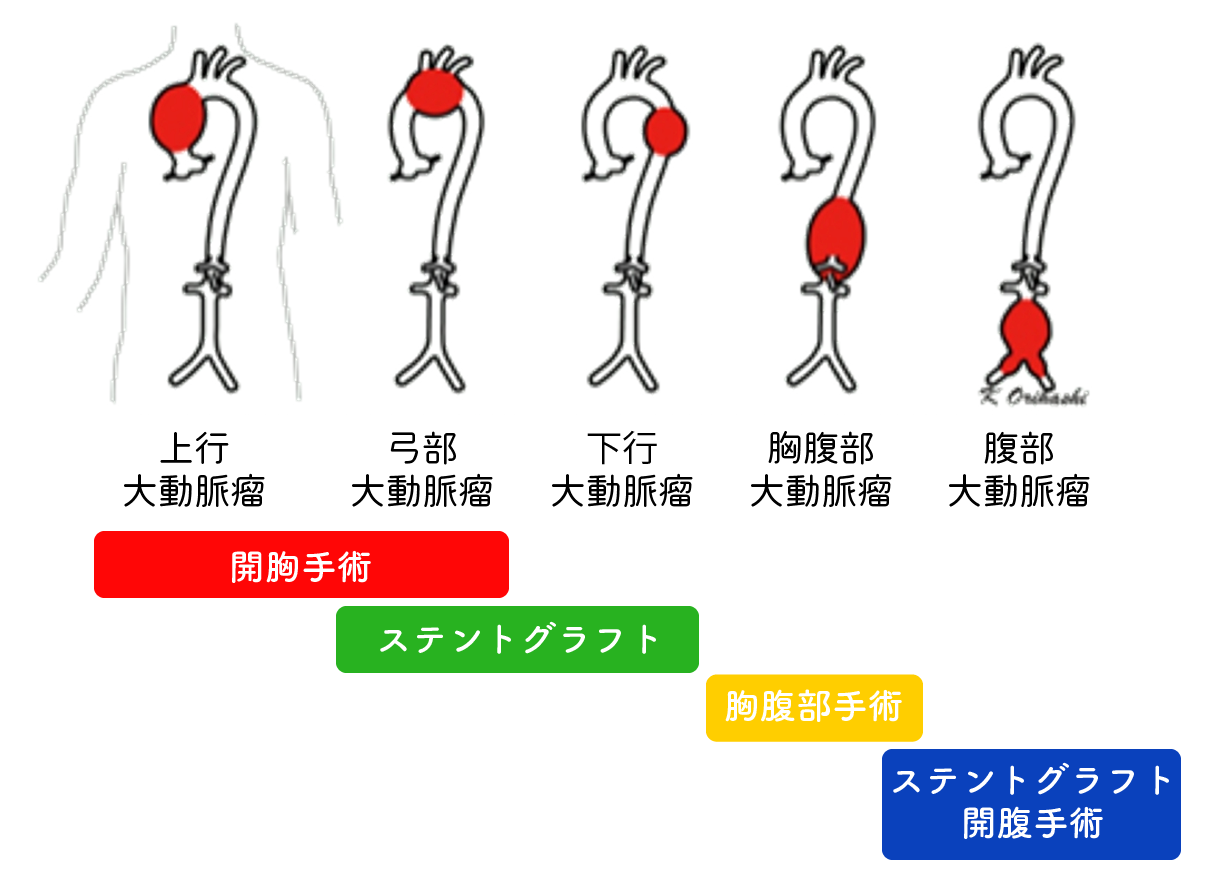
大動脈疾患
大動脈解離や大動脈瘤に対して治療を行います。疾患や症例に応じて、人工血管置換術やステントグラフト内挿術(胸部・腹部)を行います。
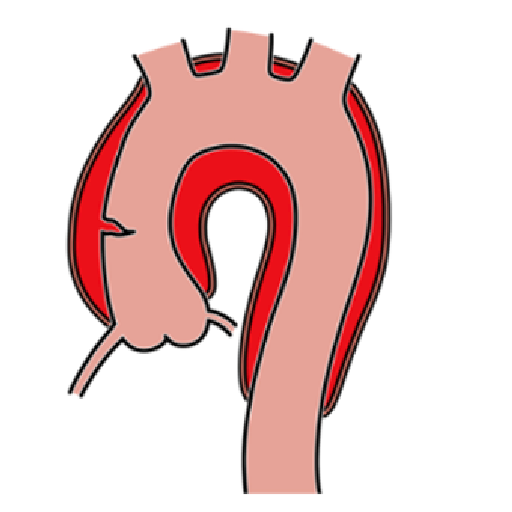
大動脈解離は突然発症する疾患で、大動脈の内膜に亀裂が入り、血管が裂けてしまう病気です。スタンフォード分類A型の急性大動脈解離の場合は、緊急手術が必要となるケースが多く、人工血管置換術を行います。
| Stanford A型 | Stanford B型 |
|---|---|
 |
 |
| 特徴 | |
| 上行大動脈におよぶもの | 下行大動脈より末梢に限定される |
| 治療方針 | |
| ・原則緊急手術 *希に保存的加療となる場合 |
保存的加療(入院・安静・血圧管理) ・手術(破裂や臓器灌流異常の場合) |
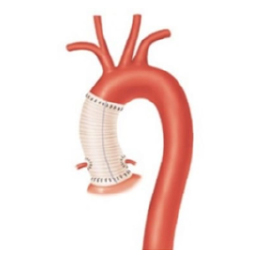
大動脈瘤とは、大動脈が膨らんだ状態のことを指します。瘤が一定の大きさを超えると、破裂のリスクが高まるため、治療が必要となります。 大動脈瘤の治療法には大きく分けて2つの方法があります。1つは、瘤を切除して人工血管に置き換える「人工血管置換術」、もう1つは、カテーテルを使って大動脈瘤内への血流を遮断し、破裂を予防する「ステントグラフト内挿術」です。


虚血性心疾患
狭心症や陳旧性心筋梗塞に対する冠動脈バイパス術を行っています。
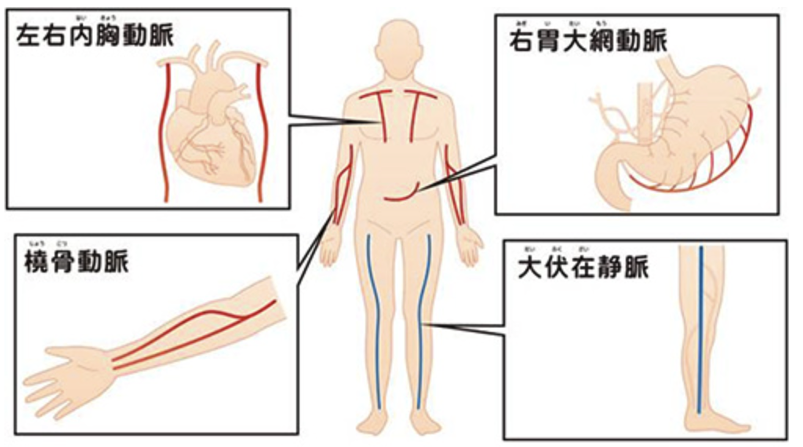
冠動脈バイパス術は、狭心症や心筋梗塞で狭くなったり詰まってしまった冠動脈の先に新しい血管(グラフト)をつなぎ、血流の迂回路を作る手術です。このバイパスにより、血液が病変を越えて心筋にしっかりと届くようになります。
バイパスに使用するグラフトには、長期間にわたり開存率が高い内胸動脈を主に使用します。その他の血管については、患者さまの体の状態や病変の狭窄度に応じて適切なバイパスグラフトを選択します。

また、低侵襲左開胸冠動脈バイパス術(MICS-CABG)とカテーテルでの経皮的冠動脈形成術を組み合わせて行う、ハイブリッド治療も積極的に行なっていきたいと考えております。重症糖尿病、透析、皮膚疾患など、感染リスクの高い患者さまについてはMICSによるバイパス手術がいい適応になると考えられます。
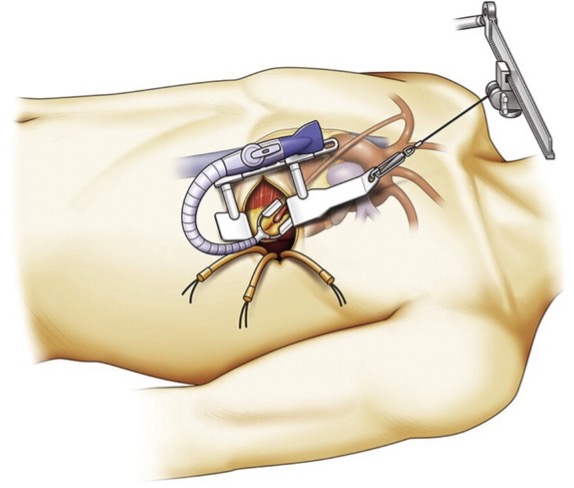
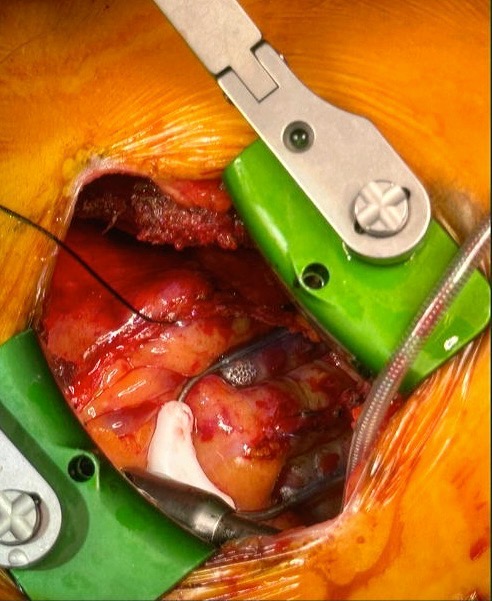
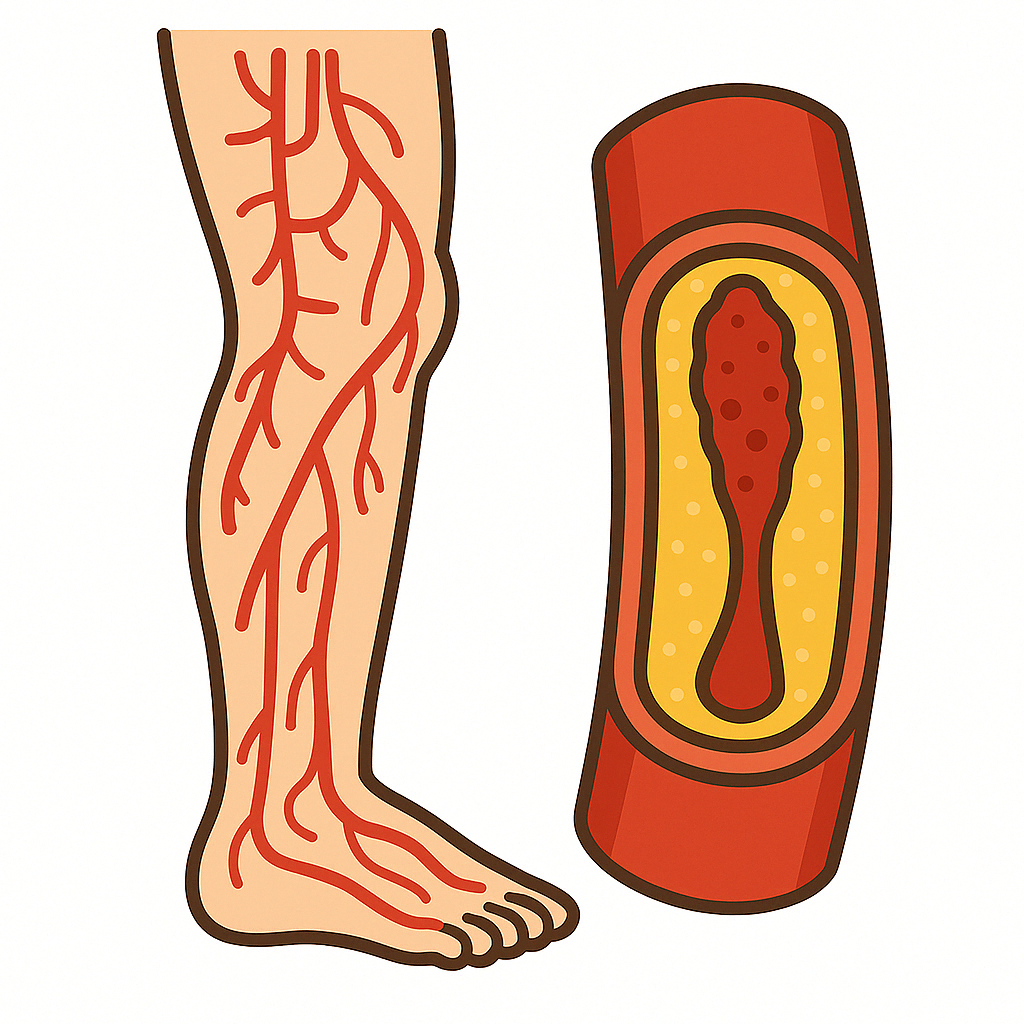
末梢血管疾患
下肢静脈瘤に対する治療、閉塞性動脈硬化症に対する動脈内膜摘除術やバイパス手術、慢性腎不全に対する内シャント造設術を行っています。
足の血管が浮き出て見える、だるさやむくみが気になる…そんな症状は下肢静脈瘤かもしれません。
当院では、レーザー治療を中心に、体にやさしい治療を行っています。
日帰りで受けられ、治療後すぐに歩いて帰ることも可能です。
気になる症状があれば、お気軽に下肢静脈瘤外来へご相談ください。
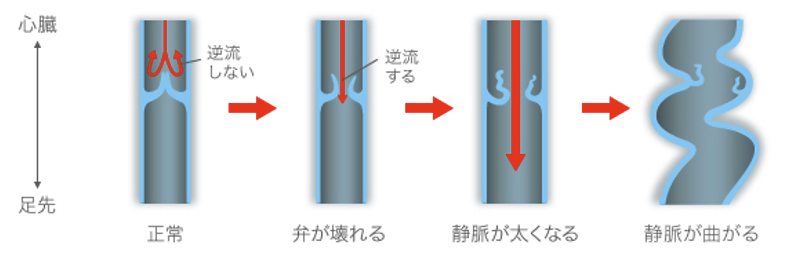
下肢の静脈には、静脈弁と呼ばれる弁があります。静脈弁は、一方通行の蓋のような役目をしています。その弁が様々な原因で壊れてしまい、心臓に帰っていくべき血液が逆流し、普段目立たない小さな静脈に流れ込みます。それが長期間続き太く浮き出て瘤(こぶ)のようになっていきます。
| 下肢静脈瘤の発生 |
|---|
|
メドトロニック社より
・高齢女性
・慢性的に便秘の方
・妊娠や出産を複数回経験している方
・立ち仕事が長い方
・遺伝など
・大伏在静脈瘤(太ももの内側)
・小伏在静脈瘤(ふくらはぎから膝の後ろ)
・側枝型静脈瘤
・網目状静脈瘤
・くもの巣状静脈瘤
※網目状・くもの巣状静脈瘤は治療の対象となることは少ない。
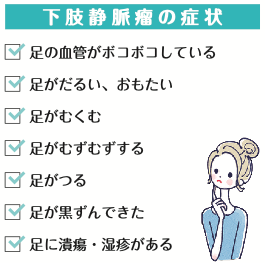
・足の血管が浮きでてこぶのようになっている
・ふくらはぎのだるさがある
・足がむくむ
・足がつる(こむら返り)
・足の痒み
・足の色素沈着や潰瘍
血管が浮き彫りになっていて、足のだるさ・重さ・むくみなどがある場合は受診されることをお勧めします。
検査は超音波(エコー)を用いて、血管の太さや逆流の有無をチェックします。
下肢静脈瘤は良性疾患であり、急激に悪化したり命に関わることはありません。
種類では大伏在静脈瘤もしくは小伏在静脈瘤が治療適応となります。
基本的には見た目以外の上記症状が出てきた場合に治療適応となります。
①レーザー治療
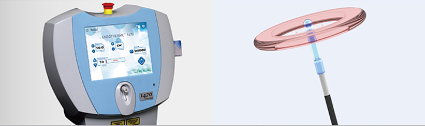
レーザー治療とは?
正確には、血管内レーザー治療(endovascular laser treatment:EVLA)と言います。細い光ファイバーを静脈に入れ、レーザーの熱で逆流している血管を閉じることで、血液の逆流をなくし、症状を緩和する治療となります。
②ストリッピング術
従来からある根治的治療法です。伏在静脈を外科的に引き抜く方法です。足の付け根は膝付近を2cm程度切開し、静脈内にワイヤーを通して、血管を引き抜きます。静脈を抜去するので、再発率が低い方法です。静脈麻酔・局所麻酔で行います。
③スタブ・アバルジョン法
上記の方法と組み合わせて行うことがあります。 治療した血管の周りにある静脈瘤(ぼこぼこした部分)は逆流がなくなることで徐々に消失してきますが、すぐには消えません。瘤が大きい・数が多い場合は数箇所、小さな切開をおいて、瘤を切除することがあります。スタブ・アバルジョン法といいます。傷が多くなりますが、直後から血管のボコボコが目立たなくなるというメリットもあります
A:足の血管の弁が壊れ、血液が逆流してこぶのように膨らむ病気です。
A:立ち仕事の多い方、妊娠・出産を経験された方、ご家族にある方などです。
A:命に関わる病気ではありませんが、放置するとだるさ・むくみ・こむら返り・色素沈着などが進行することがあります。ひどい場合は皮膚に潰瘍をつくることもあります。
A:主に超音波(エコー)検査で血管の太さや血液の逆流をチェックします。痛みはなく、体への負担もありません。
A:見た目の変化だけで症状がなければ経過観察で問題ありません。ただし、だるさやむくみなど日常生活に支障がある場合は治療をお勧めします
A:静脈麻酔と局所麻酔を併用して手術を行ないますので、手術中の痛みはほとんどありません。術後の痛みも軽く、翌日から普段の生活が可能です。
A:当院では基本的に一泊入院としております。(日帰りで治療を行うことも可能です)
閉塞性動脈硬化症は、動脈硬化によって動脈が狭くなったり詰まることで、手足への血流が十分に供給されなくなる病気です。このため、手先や足先が冷たくなったり、筋肉に痛みが生じます。
閉塞性動脈硬化症の診断には、下肢動脈圧測定や超音波、CT、血管造影を行い、必要に応じて血行再建術を行います。治療法には、血管内治療と外科手術の2つの選択肢があります。
血管内治療:カテーテルを足の付け根や手から挿入し、バルーン拡張やステント留置を行います。
外科的手術:固くなった石灰部分を取り除いたり、バイパス手術を行います。
慢性腎不全に対しては、バスキュラーアクセス手術(自己血管内シャント造設術・人工血管内シャント)を行います。
自己血管内シャント造設術:動脈と静脈をつなぎ、血流を増加させることで血液透析を行えるようにする手術です。通常、利き腕と反対側の腕に作り、局所麻酔で40〜60分程度で手術が行われます。
人工血管内シャント造設術:自己血管を使用できない場合に、人工血管を使ってシャントを作成します。自己血管に比べ、閉塞や感染のリスクが高くなります。手術は局所麻酔で60〜90分程度です。
内シャント造設術の入院予定